In diesem Video erklärt Dr. Coimbra beim internationalen Vitamin D Kongress 2018 ausführlich seine Arbeit und Forschung zur Vitamin D Ultrahochdosistherapie:
INFOS FÜR ÄRZTE
Wissenschaftliche Grundlagen
Die Theorie einer „Vitamin D Verwertungsstörung“, die Dr. Coimbra bereits im Jahr 2002 aufgestellt hatte, erforschte er sowohl in seiner Praxis als auch in der Theorie an der Universität von Saõ Paulo. Im Jahr 2013 veröffentlichte er gemeinsam mit seinem Team eine Studie über die Anwendung des Coimbraprotokolls bei Patienten mit Vitiligo und Psoriasis. Darin erklärte er die wissenschaftlichen Grundlagen der Wirkung des Coimbraprotokolls auf das Immunsystem. Die Wirkweise ist bei allen Autoimmunerkrankungen identisch, daher gilt lt. Dr. Coimbra der gleiche Wirkmechanismus bei allen bekannten Erkrankungen, an deren Wurzel ein Entgleisen zwischen den Th- und Treg-Zellen des Immunsystems stattfindet.
Heute ist der Vorgang der gestörten Vitamin D Verwertung und Aktivierung besser erforscht. Wir wissen, dass es auf Grund von Einzelnukleotid-Polymorphismen (im Englischen Single Nucleotide Polymorphisms / Abkürzung SNP) zu Störungen an der Bildung, Aktivierung oder dem Binden von Vitamin D am Zellrezeptor und zu massiven Störungen im Immunsystem kommen kann. Die Grundlagen der Genexpression bzw. Epigenetik durch Vitamin D wurden u.a. von Prof. Carsten Carlberg erforscht, der in seiner Arbeit nachgewiesen hat, dass ein Teil der Weltbevölkerung sehr viel höhere Vitamin D Blutspiegel braucht, um eine gesunde Funktion des Immunsystems sicher zu stellen.
Auszug aus “Eine Pilotstudie zur Beurteilung der Auswirkungen einer längeren Verabreichung hoher Tagesdosen von Vitamin D auf den klinischen Verlauf von Vitiligo und Psoriasis“, Finamor, Coimbra et. al. 2013 (https://www.tandfonline.com/doi/full/10.4161/derm.24808)
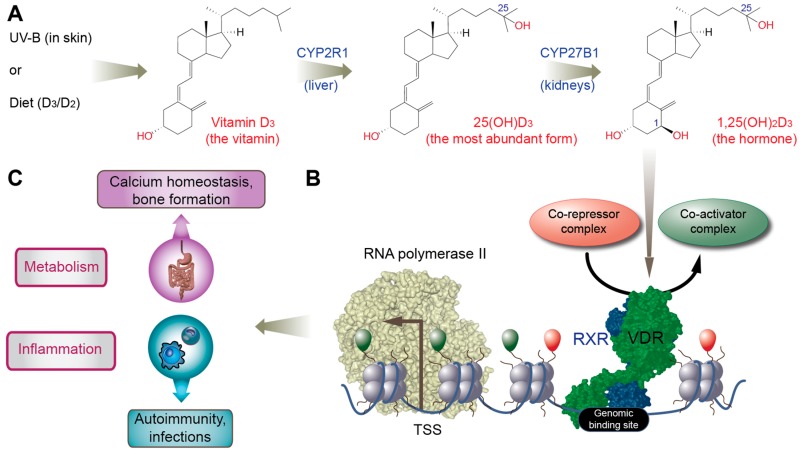
„Das Steroidhormon Calcitriol, bekannt als die aktive Form von Vitamin D (“1,25-Dihydroxy-Vitamin D” oder “1,25(OH)2D”), erzeugt eine Vielzahl von biologischen Reaktionen. Das menschliche Genom besitzt 2.776 Kopplungsstellen für [den Vitamin-D-Rezeptor] VDR; etwa 10% der menschlichen Gene reagieren daher direkt und/oder indirekt auf Vitamin D. Ebenso exprimieren verschiedene menschliche Zellen (einschließlich Knochen, Dickdarm, Brust, Prostata, Haut, Muskeln, Blutgefäße, Gehirn und Immunzellen) das Enzym 25-Hydroxyvitamin D-1 α-Hydroxylase (CYP27B1), was darauf hindeutet, dass die extrarenale intrakrine und parakrine 1,25(OH)2D3 [=Calcitriol]-Synthese die Aktivität vieler Gewebe und Organe entscheidend beeinflussen kann. Dementsprechend zeigen kumulative Daten eine Assoziation von niedrigem Vitamin-D-Status (gemessen an “25-Hydroxyvitamin D3” oder “25(OH)D3” [= Calcidiol] – der wichtigsten zirkulierenden Form von Vitamin D) nicht nur mit Rachitis und Osteoporose, sondern auch mit einer zunehmenden Zahl häufiger Gesundheitsstörungen wie Autoimmunerkrankungen, Infektions- und Herz-Kreislauf-Erkrankungen, Bluthochdruck, Diabetes und tödlichen Krebsarten.
Trotz der pathophysiologischen Bedeutung von 1,25(OH)2D3 ist der Vitamin-D-Mangel ein weltweit unzureichend beachteter gesundheitlicher Missstand bei Kindern und Erwachsenen. Regelmäßige und moderate Sonneneinstrahlung (die einzig relevante natürliche Vitamin-D-Quelle für die meisten Menschen) ist in der heutigen Zeit aufgrund des Lebensstils in geschlossenen Räumen, Meidung der Sonne und undifferenzierter Verwendung von Sonnenschutzmitteln nicht mehr üblich. Obwohl es immer mehr Hinweise darauf gibt, dass die als physiologisch geltenden Dosen näher an denjenigen liegen sollten, die durch einige Minuten täglicher Sonneneinstrahlung auf die Haut erreicht werden, verbleibt die vom Institut für Medizin im Jahr 2008 aktualisierte empfohlene Tagesdosis (von 200 auf 600 IE pro Tag) im viel niedrigeren Bereich und unterschreitet die Tagesdosen, die zur Korrektur des Vitamin-D-Mangels bei den meisten Personen erforderlich ist.
Insbesondere höhere Tagesdosen könnten entscheidend für die Kontrolle der Aktivität von Autoimmunerkrankungen sein. Kumulative Daten der letzten 30 Jahre zeigen die regulatorischen Auswirkungen von Vitamin D auf die angeborene und adaptive Immunantwort auf, zudem stehen die Konzentrationen von zirkulierendem 25(OH)D3 in umgekehrter Relation zur Aktivität von Autoimmunerkrankungen. Intrakrine und parakrine Wirkungen des 1,25(OH)2D3, welches innerhalb von Immunzellen synthetisiert wurde, könnten eine überschießende Aktivierung von Interleukin-17-produzierenden Zellen unter Kontrolle bringen – diejenige abweichende Th17-Antwort, die eine pathogene Hauptrolle bei mehreren entzündlichen und autoimmun-bedingten Erkrankungen spielen dürfte. Anhäufende Evidenz zeigt auch, dass Vitamin D durch direkte und indirekte Mechanismen fördernd auf regulierende T-Zellen (Treg) wirkt, die eine Vielzahl von unerwünschten (angeborenen und adaptiven) Immunreaktionen hemmen, welche zugrunde liegend für Autoimmunerkrankungen sind.
Die Einschätzung des täglichen Bedarfs an Vitamin D3 von Patienten mit Autoimmunerkrankungen sollte unter Berücksichtigung der funktionellen Bedeutung genetischer Polymorphismen in Bezug auf den Vitamin-D-Stoffwechsel erfolgen.
So führen beispielsweise die mit Autoimmunität assoziierten, polymorphen Veränderungen am Enzym CYP27B1 vorhersagbar zu einer relativen Resistenz gegen Vitamin D, d.h. zu einem höheren Anteil an zirkulierendem 25(OH)D3 [=Calcidiol], der erforderlich ist, um normale 1,25(OH)2D3[=Calcitriol]-Konzentrationen innerhalb der Immunzellen zu erreichen. Während [die Michaelis-Konstante] Km beim intakten Enzym in vivo den physiologischen Bereich der 25(OH)D3-Konzentration überschreitet, kann eine polymorphe Variante eine höhere Km (geringere Affinität zum Substrat) und/oder eine niedrigere Vmax [=maximale Umsatzgeschwindigkeit] aufweisen, was höhere Substratkonzentrationen erfordert, um eine physiologische Rate der Produktbildung zu erreichen.
Häufige genetische Polymorphismen und breite (zehn bis hundertfache) Variabilität in der Expression der Cytochrom P450 Enzym-Überfamilie (CYPs) sind weit verbreitet und können die Enzymaktivität erheblich verändern, was zu einer großen interindividuellen Variabilität in der Rate der Produktbildung führt. Daher kann der Träger eines CYP27B1-Polymorphismus anfällig für die Entwicklung von Autoimmunität sein, da die Aufrechterhaltung der Konzentrationen von 1,25(OH)2D3 innerhalb seiner Immunzellen unzureichend für die vollständige intrakrine und parakrine toleranzfördernde Wirkung dieses starken Steroidmoleküls ist. Hohe Dosen von Vitamin D3, die zu zirkulierendem 25(OH)D3 im supra-physiologischen Bereich führen, könnten diesen genetisch bedingten relativen Vitamin D-Mangel kompensieren und somit eine Toleranz gegenüber Autoantigenen herstellen.“
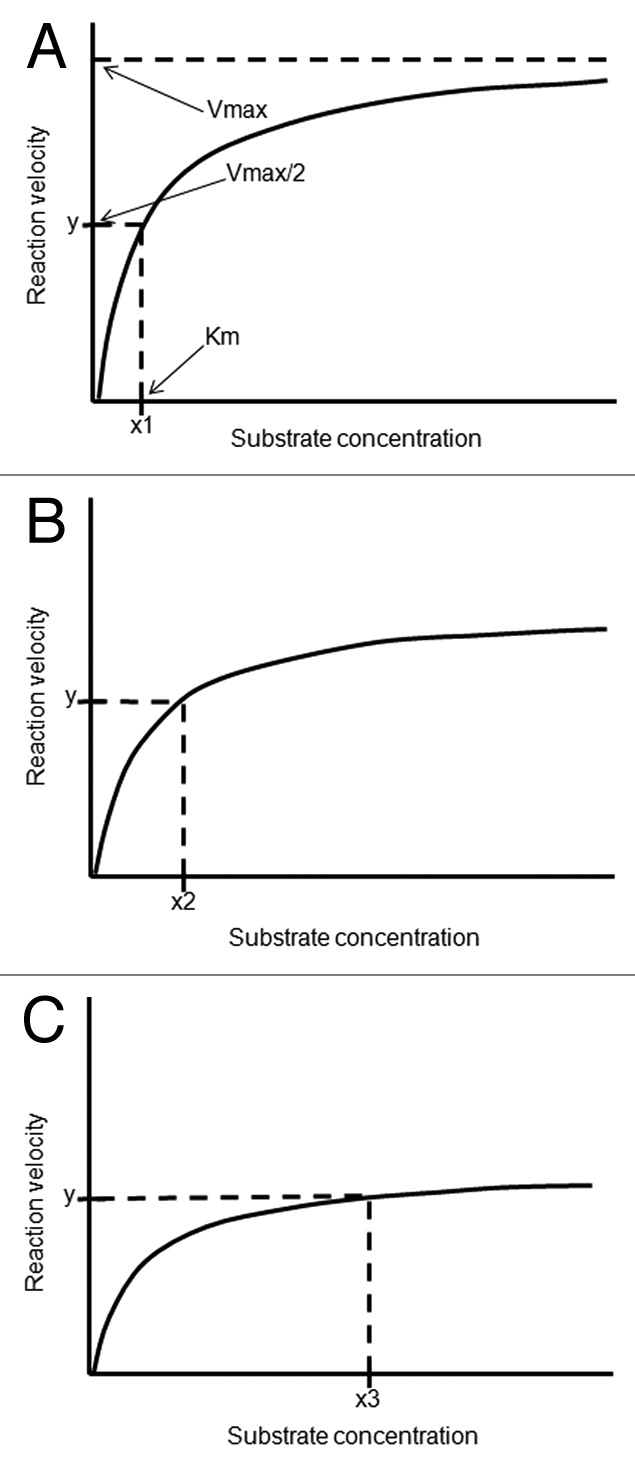 Bei der Schätzung des täglichen Bedarfs an Vitamin D3 für Patienten mit Autoimmunerkrankungen sollten die funktionellen Folgen genetischer Polymorphismen im Zusammenhang mit dem Vitamin-D-Stoffwechsel berücksichtigt werden. So führen beispielsweise die polymorphen Veränderungen des mit der Autoimmunität verbundenen Enzyms CYP27B128,29 vorhersagbar zu einer relativen Resistenz gegen Vitamin D, d.h. zu einem höheren Anteil an zirkulierenden 25(OH)D3, der erforderlich ist, um normale 1,25(OH)2D3-Konzentrationen innerhalb der Immunzellen zu erreichen. Während der in vivo Km des normalen Enzyms den physiologischen Bereich von 25(OH)D3-Konzentrationen überschreitet, kann eine polymorphe Variante einen höheren Km (geringere Affinität zum Substrat) und/oder einen niedrigeren Vmax aufweisen, was höhere Substratkonzentrationen erfordert, um eine physiologische Rate der Produktbildung zu erreichen.
Bei der Schätzung des täglichen Bedarfs an Vitamin D3 für Patienten mit Autoimmunerkrankungen sollten die funktionellen Folgen genetischer Polymorphismen im Zusammenhang mit dem Vitamin-D-Stoffwechsel berücksichtigt werden. So führen beispielsweise die polymorphen Veränderungen des mit der Autoimmunität verbundenen Enzyms CYP27B128,29 vorhersagbar zu einer relativen Resistenz gegen Vitamin D, d.h. zu einem höheren Anteil an zirkulierenden 25(OH)D3, der erforderlich ist, um normale 1,25(OH)2D3-Konzentrationen innerhalb der Immunzellen zu erreichen. Während der in vivo Km des normalen Enzyms den physiologischen Bereich von 25(OH)D3-Konzentrationen überschreitet, kann eine polymorphe Variante einen höheren Km (geringere Affinität zum Substrat) und/oder einen niedrigeren Vmax aufweisen, was höhere Substratkonzentrationen erfordert, um eine physiologische Rate der Produktbildung zu erreichen.
Häufige genetische Polymorphismen und breite (zehn bis hundertfache) Variabilität in der Enzymexpression der Cytochrom P450-Überfamilie der Enzyme (CYPs) sind weit verbreitet und können die Enzymaktivität erheblich verändern, was zu einer großen interindividuellen Variabilität in der Rate der Produktbildung führt. Daher kann ein Subjekt, das einen CYP27B1-Polymorphismus trägt, anfällig für die Entwicklung einer Autoimmunität sein, um Konzentrationen von 1,25(OH)2D3 in den Immunzellen aufrechtzuerhalten, die für die vollständige intrakrine und parakrine tolerante Wirkung dieses starken Steroidmoleküls nicht ausreichen. Hohe Dosen von Vitamin D3, die zu einem supraphysiologischen Bereich von 25(OH)D3 im Kreislauf führen, können diesen genetisch bedingten Status des relativen Vitamin D-Mangels kompensieren und damit die Toleranz gegenüber Autoantigenen herstellen.“
Publikationen und Studien zu Vitamin D & Autoimmunerkrankungen:
Safety Data in Patients with Autoimmune Diseases during Treatment with High Doses of Vitamin D3 According to the “Coimbra Protocol”
Erste internationale Veröffentlichung zur Sicherheit des Coimbraprotokolls
Link zur Veröffentlichung
Verlangsamt Vitamin D die Krankheitsaktivität der Multiplen Sklerose im Frühstadium?
Link zur Studie (deutsch)
Serum-Vitamin-D-Spiegel als Biomarker bei Patienten mit Autoimmun-Uveitis und deren mögliche Korrelation mit der Krankheitsaktivität
Karine Koller, Kimble Matos Teixeira Fonseca, Kelsy N. Areco, Yuslay Fernández-Zamora, Luci Meire Pereira Silva, Ricardo Pedro Casaroli-Marano, Cicero Galli Coimbra & Cristina Muccioli
Link zur Studie (deutsch)
Link zur Studie (englisch)
Vitamin D Resistance as a Possible Cause of Autoimmune Diseases:
A Hypothesis Confirmed by a Therapeutic High-Dose Vitamin D Protocol
Aktuelle Studie (veröffentlicht am 07. April 2021):
Link zur Studie
Vitamin D and Multiple Sclerosis: A Comprehensive Review, 2018:
Link zur Studie
Role of gene polymorphisms in vitamin D metabolism and in multiple sclerosis.
Link zur Studie
Early stage study shows that vitamin D can promote myelin repair
Link zur Studie
Vitamin D supplementation in multiple sclerosis – Can be done something more?
Link zur Studie
1,25-(OH)2D3/Vitamin D receptor alleviates systemic lupus erythematosus by downregulating Skp2 and upregulating p27
Link zur Studie
Immunomodulatory and Immunosuppressive roles of 1α,25(OH)2D3 in Autoimmune Diseases
Link zur Studie
Modulatory Effects of 1,25-Dihydroxyvitamin D3 on Human B Cell Differentiation
Link zur Studie
Nutrigenomics of Vitamin D, C. Carlberg 2019
Link zur Studie